https://www.youtube.com/watch?v=Exs33hOK88k&t=49s (2022년)
(2022년 5월 방영, 정리 내용은 영상 내용의 시간적 순서와 다를 수 있다.)
사회: 삼성서울병원 폐식도외과 박성용교수
강의: 연세암병원 폐암센터 종양내과 홍민희교수
이전 영상에서 폐암 표적 항암제의 기초편이라고 할 수 있는 강은주 안희경 교수님의 유튜브를 먼저 보시고 오면 많은 도움이 된다.
https://www.youtube.com/watch?v=d2zfwjznWxU
https://www.youtube.com/watch?v=RdI6dRKrpBs&t=122s
* 차세대 염기서열 분석법(NGS)을 통해서 이제 발견 가능한 유전자는 이 검사법에 따라 약간은 다르지만 대략 한 100개에서 500개 정도, 당연히 이 유전자가 모두 암을 일으키는 유전자인 건 아니고 또 암을 일으키는 유전자라고 하더라도 치료제가 아직 있는 것은 아니다.
https://surpriser.tistory.com/1586
* 전이성 진행성 비소세포 폐암에서 치료 약재가 있는 표적 유전자는 현재는 8개이다.
EGFR, KRAS, ALK, ROS1, NTRK 맞는 약재의 이름은 다음과 같다.


EGFR: 이레사, 타세바, 지오트립, 비짐프로, 타그리소, 레락자 이렇게 6가지
ALK: 젤코리, 자이카디아, 알렉센자, 알룬브릭, 로비큐아
이런 표적항암제의 중요한 특징은 이 약재의 대부분은 경구약이다.
이 중에 리브리반트라고 하는 EGFR 엑손 20번에 관한 약만 주사제이다.
유전자 변이 옆에 보면 퍼센트가 실제 환자들에서 빈도를 말한다.
EGFR이 한 30~50%이며 ROS1이나 BRAF 같은 경우는 실제로 100명 환자 중에 1명 정도에서 발견된다.

유전자 변이의 비율이 동양과 서양이 굉장히 다르다.

동아시아인이 서양인과 다르게 EGFR 변이가 돌연변이가 굉장히 많다. 전체의 반 정도를 차지한다.
KRAS는 10%이며 이 중에서 약이 있는 KRAS 변이는 KRAS G12번C이다.
이 변이는 KRAS 변이 중에 반 이하이며 실제로 동양에서는 한 4~5% 정도 된다.
그래서 가장 흔한 것은 동양에서는 EGFR이고 ALK가 그다음을 차지하고 그 다음에 KRAS 대략 한 1% 정도의 비율로 ROS1, MET, RET, BRAF 나타나고 있다.
* 유전자 돌연변이가 있는 것이 환자에게 유리한가? : 유리하다
4기를 진단받았을 때의 어떤 치료의 효과라든가 부작용 측면에 있어서는 돌연변이가 있는 것, 표적이 있는 것이 훨씬 더 유리하다.
그래서 표적이 있는 환자분들이 표적항암제로 치료받았을 때 훨씬 더 생존율이 더 길다.
부작용도 더 적게 느껴지고 대표적으로 ALK 돌연변이가 약재가 굉장히 좋아서 예우가 굉장히 좋은 암종으로 알려져 있고 현재 ALK 변이가 있는 4기 폐암 환자분들은 5년 생존율이 사실 60%가 넘는다.
사실 이런 60% 넘어간다는 것은 변이가 없는 한 2, 3기 수술한 환자들의 5년 생존율과 거의 비슷한 정도이다.
* 8가지 이외 개발되고 있는 표적 치료제
NGS(차세대 염기서열 분석법) 검사를 해보면 여러 가지 돌연변이가 나온다.
대표적인 것이 HER2, FGFR, NRAS들이 있고 KRAS G12번C 변이를 얘기드렸는데 그거보다 조금 적게 나타나는 G12번D나 V같은 변이가 있고 HER2는 유방암에서 굉장히 흔히 발견되는 변이이고 폐암에 대한 효과도 이제 현재 연구 중에 있다.
* 유전자 변이 검사
암 조직에서 어떤 분자유전학적 방법으로 이 유전자 변이를 직접 찾거나 아니면 변이가 있을 때 발현되는 그런 단백질을 발견해서 찾게 된다.
병원마다 기관마다 약간 다르긴 하지만 4기 비소세포 폐암의 경우에 있어서는 가장 흔한 변이 EGFR, ALK를 필수적으로 검사한다.
EGFR은 코로나 때문에 굉장히 많이 들어보셨을 겁니다. PCR이라고 하는 방법으로 대부분 검사를 한다.
ALK는 이제 단백질 발현을 검사하게 됩니다.
* 차세대 염기서열 분석 (NGS)
이외에 6가지 유전자 변이를 사실 PCR도 할 수 있고 다른 방법을 통해서 할 수도 있지만 워낙 비율이 적은 이런 변이이기 때문에 최근에는 이제 NGS라고 하는 차세대 염기서열 분석 한 번 검사해서 거의 대부분의 유전자를 찾아낸다;
물론 비용적으로 약간 비싸다
그래서 만약에 원내에서 각 병원에서 하게 되면 대략 한 40에서 80만 원 정도 한다.
미국으로 외주하는 경우에는 300만원 이상이다.
검사를 보냈을 때 검사 결과가 돌아오는 타이밍이 짧은 기관에서는 2주 걸린다고 하지만 사실은 그런 기간은 많지 않은 것 같고 대부분은 4에서 8주 정도 소요된다.
ROS1, BRAF도 PCR같은 방법을 사용을 할 수는 있다.
그럼 각각을 저희가 검사 처방을 내고 거기에 대한 결과를 받아야 되기 때문에 1% 미만으로 나타나는 변이이기 때문에 비효율적인 그런 방법을 사용하지는 않고 차세대 염기서열 분석 (NGS)으로 한꺼번에 검사를 하게 된다.
* Liquid Biopsy
조직 부족 등으로 검사하기 어려운 경우가 폐암은 다른 암종보다 더 많은 상황이고 그런 경우에는 혈액에 떠다니는 이런 유전자로 검사하는 방법도 있다.
물론 이제 모든 이런 비소세포, 폐암 모든 암에서 혈액으로 유전자를 내는 것은 아니기 때문에 한계가 있긴 하지만 채혈이라고 하는 것은 간단한 방법이고 시간 소요도 적게 되기 때문에 이런 방법을 통하면 조금 더 빨리 이런 변이를 찾아낼 수 있는 장점이 있다.
모든 암이 혈액으로 유전자를 발현하는 건 아니고 병기라든가 암종이라든가 암의 위치에 따라 다르겠지만 대략 한 25% 정도의 암은 혈액으로 유전자를 내지 않기 때문에 그 정도의 정확도가 떨어진다.
* 암의 병기와 표적항암제
항암제라고 하는 건 폐암뿐만 아니라 대부분의 암종에서 이제 수술 불가, 수술 3기 아니면 4기에서 먼저 연구가 되고 사용한다.
1, 2, 3기에 사실 대부분의 고형암의 표준적인 치료법은 수술이다.
병합해서 사용하는 방법에 대해서 연구를 하게 되는데 타그리소가 비소세포폐암 1기 후반에서 3기 환자를 수술했을 때 그 이후에 보조 요법으로 사용을 하였을 때 재발률을 극적으로 낮춘다는 보고가 한 2년 전에 되었고 그러면서 이런 요법이 현재 승인되어 있고 대부분에 있어서는 1, 2, 3기암을 진단받았을 때 표적항암제 단독만으로는 사용하지는 않는다.
* 1, 2, 3기암을 진단받았을 때 표적항암제 단독만으로는 사용하지는 않는 이유
1) 수술은 완치가 가능하다. 떼어내면 완치가 가능하지만 표적항암제는 암세포를 죽이기는
하지만 완전히 사멸시키지는 못한다. 즉 완치가 불가능하다.
2) 수술은 1회만 시행하면 되지만 표적항암제는 사용 기간이 정해져 있지 않다.
3) 표적항암제를 지속적으로 사용하게 되면 암세포가 모두 박멸하지 않고 남은 상태에서
결국에는 더 치료하기 힘든 내성 암세포주를 만든다.
이렇게 되면 후속 치료는 훨씬 더 어려운 상황이 된다.
4) 현실적인 이유를 들 수 저희가 약재라고 하는 것은 ‘폐암에 사용한다'고. 승인되는 게 아니라 ‘몇기 암’에 사용한다.
이런 식으로 승인 기준이 나와 있는데 현재 수술이 가능한 1, 2, 3기 폐암을 약재 단독으로 치료하는 것은 승인되어 있지도 않고 당연히 급여도 안된다.
* 약재 내성:
질병에 약재가 더 이상 효과적으로 듣지 않는 상태, 효과적이지 않은 상태를 의미한다.
균에서 우리가 항생제 같은 걸 사용하였을 때 그 항생제에 더 이상 듣지 않는 균이
발견됐다. 내성 균주가 발견했다. 이렇게 얘기를 한다.
* 내성의 종류
1) 1차 내성: 약이 처음부터 듣지 않는 것
2) 2차 내성: 처음에는 약이 듣다가 나중에 약이 듣지 않게 되는 상태
* 표적항암제의 내성
표적항암제는 1차 내성이 적기 때문에 내성이라고 얘기를 하면 이제 획득 내성을 이야기하는 경우가 많은데 표적항암제를 한 1년 정도 사용하였는데 이제는 암덩어리가 다시 커지고 있다.
약을 바꿔야 될 것 같다라고 얘기하면 획득 내성 즉 2차 내성이 생겼다고 생각하면 된다.
*1차 내성, 2차 내성이 생기는 이유
1) 1차 내성이 생기는 이유는 여러 가지가 있을 수 있는데 그래서 EGFR 같은 변이 있어서 1차 내성 즉 처음부터 약재가 안 듣는 경우는 대부분은 다른 돌연변이 같이 섞여 있기 때문이라고 현재는 알려져 있다.
그래서 P53 뭐 이런 유명한 종양 억제 유전자 같은 것이 변이가 있으면 약재가 잘 듣지 않는다고 되어 있다.
2) 획득 내성은 어떻게 보면 생명체가 살아가는 방법이라고 생각해 볼 수 있다..
어떠한 약재를 사용해서 그 유전자를 막았더니 다른 유전자가 발현이 된다든가 아니면 그 유전자 안에서 약재가 효과적으로 반응할 수 없게 만드는 어떤 메커니즘을 사용해서 내성이 생긴다.
EGFR 에 대한 내성은 굉장히 유명하다.
그래서 1, 2세대 EGFR 표적항암제를 사용하면 T790M이라고 하는 내성 돌연변이 그것도 역시 EGFR 돌연변이다. 내성 환우분들의 한 50- 60%에서 발생한다.
* 내성이 생겼는지 알아내는 방법
진료 현장에서의 내성 판정은 영상 검사를 바탕으로 한다.
주로 여기서 영상 검사라고 하면 CT 검사이다.
사실 이런 기준은 폐암에만 사용하는 건 아니다.
모든 종양학에서 사용하는 공통적인 기준이 있고 2022년 지금 현재로서는 2009년도에 만든 이런 기준을 사용을 하고 있다.
RECIST(Response evaluation Criteria in Solid Tumor)따르면 이제 길이의 총합이 가장 작았을 때보다 20% 이상 증가하거나 새로운 곳에 병변이 생겼다. 누가 봐도 이것은 이견이 없이 병변이 커졌다라고 하면 내성이라고 정의한다.
영상을 통해서 판단하면, CT를 보면 길이 재는 것도 사람마다 조금씩 다를 수 있는데 약간 주관적일 수도 있지 않나요?
병변이 여러 개면 저희가 병변을 5개를 찍어서 리시스트(RECIST)를 한다.
어떤 것을 찍느냐에 따라서 그리고 어떻게 재느냐에 따라서 굉장히 주관적인 부분이 사실은 있다.
대략적인으로는 객관적이지만 일부의 경우에 있어서는 주관적이라고 생각하면 된다.
* 내성 후 치료 방법
표적항암제 내성 시 과서적인 방법은 내성 메카니즘이 어떤 것이 생겼는지 확인을 하고 기존 약재를 유지하면서 그 다음 내성 메카니즘이 발견이 되면 거기에 맞는 치료를 하는 것이 표준적인 방법이다.
현실적으로 한국에서는 그렇게 하기가 어려운 면이 내성으로 판정이 되면 비급여 투여 환자분들은 문제가 없다.
급여로 투여하는 환자분들은 더 이상 약재를 추가적으로 처방하기가 어렵기 때문에 치료하기 어렵다.
물론 이런 약재들은 대부분 경구 약이다. 그래서 약재가 보통은 남아있다.
진료 현장에서 하는 얘기는 주로 남은 약을 드시면서 저희가 조직 검사도 해보고 피검사도 해보고 다음 약을 찾을 때까지 좀 기다리셔라 이렇게 말씀을 드립니다.
임상시험으로도 이제 이런 표적항암제를 치료받는 분들이 계신데 임상시험은 대부분 설계 자체가 영상적으로 객관적인 내성이 발생했어도 약재가 이득이 있다고 판단하면 약재를 지속할 수가 있다.
급여로 약제를 복용하신 분들은 더 추가 처방이 어렵지만 임상시험으로 약제를 복용하고 계신 분들은 추가로 처방해 드릴 수 있기 때문에 이런 것이 임상시험의 장점이다.
* EGFR 유전자:
EGFR 유전자는 단백질을 만드는 엑손이라고 하는 부분이 있는데 폐암을 일으키는 EGFR 유전자 변이는 엑손 18번, 19번, 20번, 21번에 나타나는 변이이다.
사실은 여기에 나타나는 변이는 많은데 가장 흔한 것은 엑손 19번의 삭제 변이, 그다음에 엑손 21번 L858R이라고 하는 변이가 있고 858번째의 아미노산이 류신이라는 L에서 알지닌 R로 바뀌는 이런 변이입니다.
두 가지 변이가 전체 EGFR 변이의 한 90% 정도를 차지한다.
나머지 10% 정도가 이제 흔치 않은 변이다. 엑손 18번의 G710X가 있고 엑손 20번의 768번 변이가 있고 엑손 21번의 L861Q라는 변이가 있다..
엑손 20번의 삽입변이:
첫 번째 그룹은 흔한 EGFR변이보다는 EGFR 표적항암제 치료 효과가 떨어지는 것으로 나타나 있지만 그래도 효과가 있는 분들은 있다.
현재 승인되어 있는 약재는 이 6가지 아까 말씀드렸던 EGFR 표적항암제 중에서 지오트립이 가장 효과가 좋다라고 되어 있어서 지오트립으로 치료한다.
두 번째 그룹인 엑손 20번 삽입 변이는 대표적으로 EGFR 표적항암제에 효과가 없는 이런 내성 돌연변이, 완전히 새로운 약재를 사용해야 한다.
주사제로 아미반타맵 상품명으로 리브리반트라는 약이 있고 국내에서는 승인되지 않았지만 이제 모버써닙이라고 하는 경구 약도 있다.
물론 이 약도 조만간 국내에 승인이 될 것이라고 생각된다.
* 표적치료제의 보험 급여
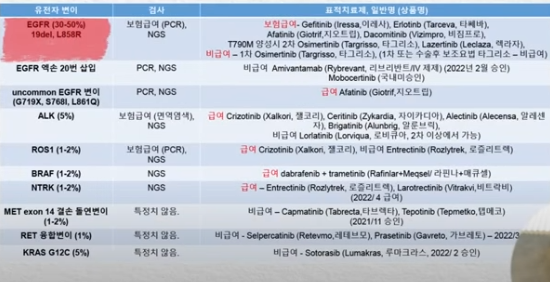
위에 5개의 유전자는 이제 급여가 된다.
밑에 3개의 유전자는 이제 급여가 되지 않는 상황이라고 생각하시면 되겠고 물론 약재들 중에서는 어떤 약재는 아직은 급여가 안 되는 약도 있다.
그래서 대표적으로 보시면 EGFR 변이 즉 흔한 EGFR 변이에 대한 약재는 잘 알려진 이레사 타세바, 지오트립,비짐프로까지는 우선 1차 치료에서 급여된다.
또 1차 치료에서 승인받았지만 급여가 되지 않는 약은 이제 타그리소가 있다
국내약인 렉라자는 아직 1차 치료에서는 승인받지 않았고 2차 치료면서 T790M이 나온 경우 타그리소와 동일한 급여 기준을 갖고 있다.
1, 2세대 EGFR 표적항암제를 사용하다가 내성이 와서 그 내성 메카니즘이 T790M인 경우에는 렉라자, 타그리소를 급여로 사용할 수가 있다.
엑손 20번 변이 약인 리브리반트는 사용 승인은 되었지만 급여 안된다.
드문 EGFR 변이 중에 719번, 768번 변이는 지오트립은 급여가 된다.
ALK 변이의 1차 치료는 다 급여가 된다.
현재 잴코리, 자이카디아, 알렉센즈, 알룬부릭은 급여 된다.
로비큐아는 아직은 1차 치료에서 국내 승인을 받지는 못했다. 현재 2차에서만 가능하고 2차도 아직은 비급여이다.
ROS1은 약재가 두 가지가 있는데요. 젤코리가 있고 그다음에 로즐리트랙이라는 약이 있는데 젤코리만 현재 급여가 된다.
BRAF는 두 가지 약을 복용 한다. 라핀나와 메큐셀이며 급여가 된다.
NTRK는 급여된 지 이제 한 달밖에 되지 않았다.
ROS1에서 나왔던 로즐리트랙이라는 약과 비트락비라고 하는 한 달 전부터 이제 급여가 돼서 사용 중에 MET 엑손 14번 결손 변이, RET KRAS G12번C 같은 경우에 약재들이 승인이 되어 있기는 하지만 아직은 급여가 되지는 않는 상황이다.
* 면역항암제와 EGFR이나 ALK 같은 표적이 있는 경우는 면역항암제를 잘 쓰지 않는 이유
변이가 있는 경우에도 면역항암제의 사용은 가능은 하긴 하지만 표적항암제보다는 효과가 굉장히 많이 떨어집니다.
특히나 EGFR이나 ALK변이 같은 경우에 있어서는 1차 치료는 표적항암제가 면역항암제보다 효과가 훨씬 더 크다.
이러한 이유로 가능한 표적이 있는 분들은 표적항암제를 오래 유지하는 것이 좋고 승인이나 급여 때문에 세포독성 항암제를 사용하고 나서 면역항암제를 사용하는 것이 주로 권한다.
그래서 보통은 EGFR 변이가 있다. 그러면 EGFR 표적항암제를 사용하고 나서 효과가 없으면 그 다음에 세포독성항암제를 사용하고 그다음에 면역항암제를 사용을 한다.
만약에 표적항암제를 소진하고 나서 바로 면역항암제를 사용하고 싶다고 하면 비급여 4제 요법 밖에는 현재는 사용할 수가 없다.
그래서 대장암에서 사용하는 아바스틴이라고 하는 약재가 있고 면역항암제 중에 티센트릭 그리고 세포독성 항암제 중에 파크리탁셀, 카보플라틴 4가지 비급여로 사용을 하게 되는데 비용 대비 효과가 이렇게 아주 좋지 않은 상황이다. 저희가 경제적으로 이제 아주 여유가 있는 경우에만 추천을 드립니다.
표적 검사를 했는데 표적이 없다라고 이야기를 들은 경우에는 비용이 발생하더라도 적극적으로 조직을 통한 차세대 염기서열 분석(NGS) 혹시 조직이 부족하다면 혈액을 통한 NGS를 하는 것을 권유 드립니다.
'동영상 강의-항암제' 카테고리의 다른 글
| 폐암항암치료과정과 부작용관리(폐암학회) (0) | 2023.09.10 |
|---|---|
| 항암치료제 가격에 대한 오해와 진실(폐암학회) (2) | 2023.08.30 |
| 표적치료제를 통해 암을 극복하는 방법 ALK, ROS1, BRAF(폐암학회) (0) | 2023.08.29 |
| 표적치료제 효과와 부작용(내성) 보험료(폐암학회) (0) | 2023.08.29 |
| 효과 좋은 폐암치료면역항암제! 과연 그 비용과 부작용은?(폐암학회) (0) | 2023.08.29 |